Er is niet zo iemand die nog nooit van het woord ‘aambeien’ heeft gehoord. Het wordt door iedereen gebruikt, zelfs door degenen die niets met medicijnen te maken hebben.
De term aambeien zelf komt van twee Griekse woorden: "hem" (“bloed”) en "rhoos" (“bloeden”)
Het concept is dubbelzinnig, omdat niet elke bloeding een gevolg is van aambeien, en aambeien niet altijd bloed veroorzaken. In dit geval omvat het bredere concept van 'aambeien' het concept van 'aambeien': zwelling, zwelling die optreedt bij overbelasting.
Beschrijving van het probleem
Aambeien zijn speciale anale formaties die zich onder het rectum bevinden. Hun structuur is een plexus van veneuze bloedvaten. Ze bevinden zich binnen en buiten het slijmvlies. De locatie van deze formaties scheidt interne en externe aambeien.
Deze plexussen vervullen zelf een beschermende functie: ze beschermen het rectum tegen incontinentie van vloeibare ontlasting en gassen, en sluiten ook het anale kanaal volledig af. Volgens statistieken lijdt 20% van de volwassenen aan deze ziekte. En het is deze ziekte die de reden is om naar een gespecialiseerde arts te gaan.

Wat bijdraagt aan het optreden en de ontwikkeling van de ziekte
Aambeien functioneren normaal gesproken alleen met het Parkes-ligament. Bij zware of langdurige fysieke activiteit kunnen deze ligamenten scheuren. Wanneer de integriteit van de ligamenten wordt beschadigd, raken de aambeien overvol met bloed. Het gevolg hiervan is hun verlies en bloeding.
De aderen die zorgen voor een normale bloedstroom uit het slijmvlies raken samengedrukt. Het bloed begint te stagneren.
Factoren die de ontwikkeling van aambeien veroorzaken
De pathologie zelf ontstaat niet zomaar, vanzelf. Het voorkomen en de ontwikkeling ervan worden beïnvloed door verschillende factoren:
- Erfelijke factor (in de hemorrhoidale knoop en aderen zijn er geen kleppen die de uitstroom van bloed garanderen).
- Verhoogde druk in het veneuze systeem.
- Problemen met de darmen (obstipatie, diarree), frequent bezoek aan het toilet.
- Zwangerschap, bevalling, intensivering van het klinische beeld van de ziekte.
- Sedentaire levensstijl, langdurig staan.
- Sommige sporten en beroepen.
- Dieetkenmerken (alcohol, gekruid voedsel). Maar dit draagt eerder bij aan verergering dan aan ontwikkeling.
Let op! Zelfs als er bloeding uit het anale kanaal is, kan er niet van aambeien worden gesproken. Om de diagnose te bevestigen, zijn tests en onderzoek van het rectum noodzakelijk:
- Colonoscopie.
- Anoscopie.
- Sigmoïdoscopie.
Bloedingen en klieren kunnen optreden bij zowel darmontstekingen als kwaadaardige tumoren.
Aambeien: symptomen en classificatie
Locatie van knooppunten:
- Buiten.
- Interieur.
- Gemengd.
Eerste weergave - verwijding van de veneuze bloedvaten die zich onder de dentate lijn van het rectum bevinden. Dit type wordt gekenmerkt door oedemateuze manifestaties en ongemak in het rectum. Dit type pathologie wordt gekenmerkt door hevige pijn.
Tweede soort - uitzetting van de aambeien zelf, gelegen onder de lijn. Aambeien zijn onderverdeeld in de klassen 1, 2, 3 en 4 (de ernst van de ziekte hangt af van de ernst van de knooppunten). Er zijn ook acute en chronische aambeien, als gevolg van dezelfde ziekte.
Chronische aambeien
Klinisch beeld:
- Bloed komt periodiek uit de anus vrij.
- Verlies van plexussen in het slijmvlies.
- Jeuk en branderig gevoel in de anus.
- Afscheiding uit het rectum.
Symptomen van chronische aambeien
Darmbloedingen
Dit is het meest voorkomende symptoom van deze ziekte en komt voor bij 10% van de patiënten. Volgens de statistieken is het meest voorkomende verschijnsel tijdens de stoelgang. Manifestaties kunnen intens of niet erg intens zijn, en zijn episodisch van aard. De kleur van de afscheiding is scharlakenrood, in de vorm van "spatten" (treedt op bij persen) of aan het einde van het legen (in de vorm van druppels). Als er na de vorige stoelgang bloed in de anus achterblijft, zal het de volgende keer donker of klonterig naar buiten komen.
70-80% van de gevallen zijn klinische manifestaties van aambeien. Constipatie en diarree, alcoholgebruik, gekruid voedsel en zware lichamelijke activiteit veroorzaken ook bloedingen. Het gevolg hiervan is het optreden van bloedarmoede.
Anale bloedingen zijn niet altijd een teken van deze ziekte. Het kan ook voorkomen bij andere darmziekten. Als het voorkomt bij mensen ouder dan 40-45 jaar, moet u zeker een arts raadplegen. Ook als het voorkomt bij mensen met een aanleg voor kanker, is een bezoek aan de arts vereist.
Welke ziekten kunnen bloedingen veroorzaken:
- Diverticulose van de dikke darm.
- De ziekte van Crohn.
- Kwaadaardig neoplasma van het rectum.
- Darmpoliepen.
Als u afscheiding uit de anus opmerkt, raadpleeg dan een proctoloog en voer de nodige onderzoeken uit van het rectum en de dikke darm.
Uitsteeksel van de veneuze plexussen
Dit symptoom treedt al op in de langetermijnfase van de ziekte. Het treedt eerst op als de darmen leeg zijn. Verder verschijnt het symptoom bij spanning. Als de pathologie acuut is, treedt verzakking zonder moeite op. De plexussen worden onafhankelijk in 2 fasen aangepast. In stadium 3 worden ze handmatig verminderd vanwege de verminderde tonus van de anale spieren. Ze vallen volledig uit in fase 4.
Anale pijn
Bloedingen zijn niet de enige reden waarom mensen naar een specialist komen. En dit zijn niet noodzakelijk aambeien. Pijn in de anus kan optreden in de acute fase van de ziekte. Redenen:
- Constipatie.
- Frequente bezoeken aan het toilet.
- Anale kloof.
- Trombose van knooppunten.
Als de behandeling verkeerd wordt uitgevoerd, wordt de anale fissuur chronisch.
Darmafscheiding
De aard van de afscheiding bij deze ziekte is waterig of slijmerig. Ze ontstaan als gevolg van episodisch verlies van knooppunten. Let bij het bloeden op slijmafscheiding. Meestal komen ze voor wanneer knopen of slijmvliezen verzakken. Andere oorzaken zijn neoplasmata (villeuze poliepen, tumor).
Jeuk in de anus
Deze symptomen, zoals jeuk aan de anus en anaal ongemak, treden op bij disfunctie van de dikke darm. Ze ontstaan meestal in een laat stadium van de ziekte.
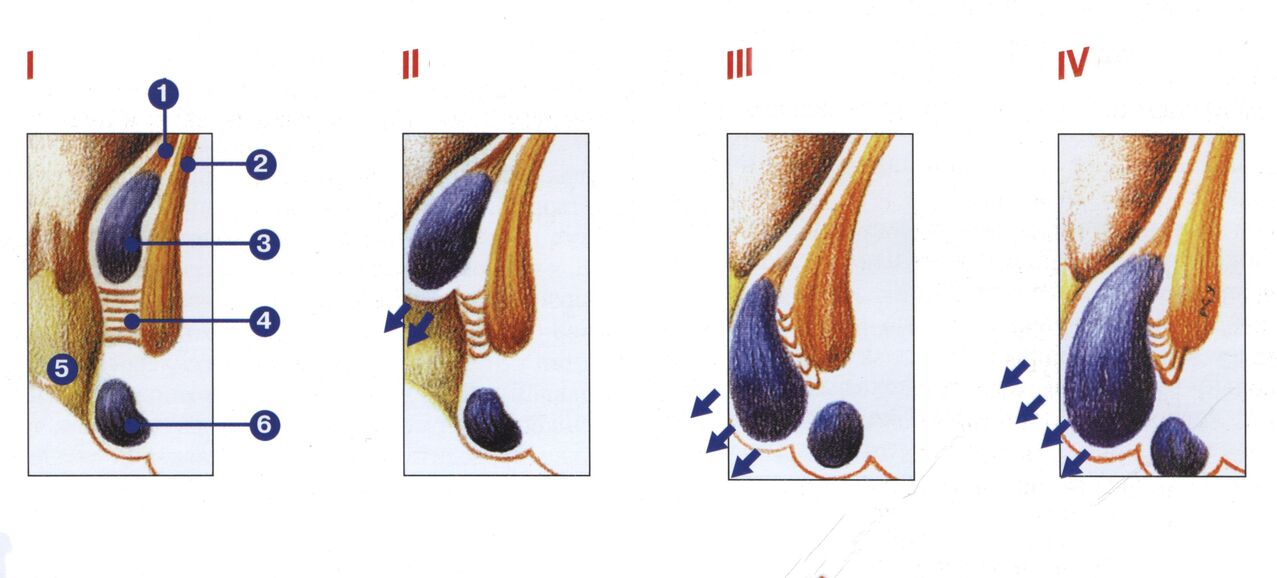
Classificatie
1 fase - veneuze plexussen vallen niet uit. Scharlakenrode kleur van uitgescheiden bloed.
2 fase - verzakte knooppunten worden op zichzelf gezet (met of zonder bloeding).
3 fase - knooppunten vallen sporadisch uit en worden handmatig ingesteld.
4 fase - neoplexen en rectumslijmvlies beginnen voortdurend uit te vallen. Handmatige reductie wordt onmogelijk.
Acute aambeien
In de regel treedt het op tijdens exacerbatie in de chronische fase. De meest voorkomende manifestaties:
- Externe knooppunten met het optreden van trombose.
- Uitsteeksel van interne tromboseplexussen.
Wanneer trombose optreedt, worden de klieren dichter en groter. Ernstige pijn treedt op in het anale gebied.
Behandeling van acute aambeien
In het stadium van trombose is trombectomie (excisie van de tromboseknoop en verwijdering van het stolsel) mogelijk. De operatie wordt uitgevoerd onder plaatselijke verdoving. Duur - enkele minuten. Na de operatie begint de pijn onmiddellijk te verminderen.
Wanneer interne aambeien verzakken, treden zwelling en ontsteking op. Een operatie is gecontra-indiceerd vanwege mogelijke complicaties. Therapie:
- Gebruik van zalven en zetpillen.
- Pillen.
Als de symptomen tijdig worden opgemerkt, wordt de duur van de acute fase teruggebracht tot een week. Als de pathologie lange tijd niet wordt behandeld, kan een etterende ontsteking optreden.
3 fasen van de ziekte in acuut beloop
- Het verschijnen van bloedstolsels in de interne en externe veneuze plexussen. Er is geen ontsteking.
- De aanwezigheid van bloedstolsels in de knooppunten, met ontsteking.
- Tegen de achtergrond van de bovengenoemde symptomen ontwikkelt zich een ontsteking van het onderhuidse weefsel. Er doen zich complicaties voor - bloedingen, etterende ontstekingen.
Hoe aambeien in de chronische fase te behandelen
Aambeien zijn een ernstige, onaangename, maar behandelbare ziekte. Er zijn voldoende behandelmethoden om het te elimineren. Het behandelsysteem wordt voortdurend verbeterd. Elke methode heeft ongetwijfeld voor- en nadelen. En ze worden afhankelijk van de fase toegepast. De volgende factoren zijn van invloed op het gebruik van een bepaalde techniek:
- Verloop van de ziekte.
- De aard van de lozing.
- Leeftijd van de patiënt.
- Frequentie van bloedingen.
De moeilijkheid ligt in het feit dat veel methoden gebaseerd zijn op dezelfde indicaties voor behandeling, en het kiezen van de optimale methode wordt moeilijk. In dit geval moet u de noodzakelijke methoden combineren. Volgens de classificatie zijn er 3 soorten behandelingen:
- Conservatief.
- Minimaal invasief.
- Operationeel.
Aambeien I graad
Verzakking van knooppunten met of zonder bloeding:
- Verplichte normalisatie van voeding (met een hoog vezelpercentage).
- Het nemen van medicijnen die ontstekingen en verwijding van veneuze bloedvaten verminderen.
- Rectale zetpillen, zalven voor uitwendig gebruik tijdens exacerbatie.
Aambeien II graad
Zelfreductie van gevallen knooppunten:
- Fixatie van de aambei met een latexring.
- Introductie van sclerosant.
- Ligatie van de slagaders die bloed naar de ontstoken knooppunten brengen.
- Elektrocoagulatie.
- Excisie van externe en interne knooppunten.
Aambeien III graad
Handmatige reductie:
- Toepassing van latexringen.
- Sclerotherapie.
- Ligatie van slagaders.
- Elektrocoagulatie.
- Excisie.
Aambeien IV graad
Onmogelijke knoopuitlijning: verwijdering van ontstoken knooppunten met een speciaal apparaat.
Stadia van ontwikkeling van aambeien

Niet elke methode is in een of ander geval geschikt om aambeien te behandelen. De uiteindelijke beslissing wordt beïnvloed door hoe de externe en interne plexussen precies met elkaar verbonden zijn. Als in de pathologie de overheersende knooppunten intern zijn, dan kun je het doen zonder een operatie. De methoden zijn hierboven beschreven.
Voordat een definitieve diagnose wordt gesteld, heeft de patiënt een volledig onderzoek nodig. Het allereerste dat u moet doen, is het rectum en de dikke darm onderzoeken. Allereerst geldt dit voor patiënten ouder dan 45 jaar, met een erfelijke aanleg voor oncologie, omdat aambeien bijkomende ziekten kunnen hebben:
- Kwaadaardige tumor van het rectum.
- Poliepen.
Ook wordt de keuze voor een of andere behandelmethode beïnvloed door de symptomen (of beter gezegd de mate van ernst ervan), de grootte van de knooppunten en de episodische aard.
Als de symptomen mild zijn en verzakking zeldzaam is, is het beter om voor conservatieve therapie te kiezen. Het allereerste en belangrijkste waar het op gericht is, is het corrigeren van de voeding, het elimineren van constipatie en druk tijdens de stoelgang. Het dieet moet voldoende water bevatten, omdat constipatie vaak optreedt als er sprake is van vochtgebrek, waardoor de darmen gedwongen worden het uit de ontlasting te zuigen.
Om deze aandoening te verlichten, is het volgende belangrijk:
- Het overheersende onderdeel van het dieet zijn vezels.
- Periodiek gebruik van laxeermiddelen.
- Flebotropica voorschrijven aan de patiënt.
Conservatieve therapie wordt voornamelijk gebruikt tijdens acute exacerbaties van de ziekte. Andere behandelingen zijn gecontra-indiceerd. Als de ziekte zich in fase 1 en 2 bevindt, zijn andere methoden ook gecontra-indiceerd. Wat is inbegrepen bij de conservatieve behandeling:
- Speciaal dieet.
- Laxerende medicijnen.
- Rectale zetpillen, zalven.
- Voorbereidingen voor flebotrope werking.
Het dieet van elke patiënt wordt individueel voorgeschreven. Het belangrijkste doel is om de ontlasting te normaliseren. Vaak is een van de belangrijkste provocerende factoren constipatie of diarree. Het dieet voor deze ziekte verbiedt ten strengste:
- Pittig.
- Zout.
- Gebraden.
- Alcohol.
Diarree vereist aanvullende onderzoeken. Het zijn de resultaten van de onderzoeken die van invloed zijn op de correctie van het dieet en de behandeling. Als de patiënt vatbaar is voor constipatie, wordt een speciaal dieet aanbevolen. De lijst met producten en andere details vindt u in een speciale sectie. Voor een laxerend effect raden wij aan:
- Gedroogde abrikozen.
- Pruimen.
- Gedroogde abrikozen.
- Vijgen
Als het dieet het stagnerende effect in de darmen niet wegneemt, begint het gebruik van laxeermiddelen. Nu zal het niet moeilijk zijn om ze te vinden: ga gewoon naar een apotheek en vraag ernaar. U mag ze niet zelf innemen. De dosering en het merk van het medicijn zijn afhankelijk van de volgende factoren:
- Individuele kenmerken van het lichaam.
- Gelijktijdige ziekten.
- Leeftijd.
- Beslissingen van de dokter.
Totdat de definitieve behandeling is voorgeschreven, schrijft de arts de patiënt 1 eetlepel voor. l. Vaseline-olie (2-3 keer per dag).
Het belangrijkste bij de behandeling van pathologie
Maar het is de moeite waard eraan te denken dat geen enkele zalf of andere medicatie u volledig van het probleem zal verlossen. Ze zullen de symptomen slechts tijdelijk elimineren, en niet meer. Conservatieve therapie zal niet effectief zijn als de veneuze plexus regelmatig verzakt: alleen radicale behandelmethoden zullen hier helpen.
Ook wordt bij het voorschrijven van doseringsvormen van het medicijn rekening gehouden met bepaalde factoren. Rectale zetpillen zijn bijvoorbeeld niet geschikt voor patiënten met een ernstig pijnsyndroom. In dit geval heeft zalf de voorkeur. In sommige gevallen zijn combinaties acceptabel.
Het is niet nodig om de volledige lijst met medicijnen voor deze pathologie op te sommen, omdat deze erg groot is. Bepalend zijn de individuele kenmerken van het lichaam en de persoonlijke klachten van de patiënt.
Wat beïnvloedt de keuze voor zalf of zetpillen:
- Acute aambeien met trombose.
- Ontsteking.
In deze situatie worden anesthetica en ontstekingsremmende medicijnen voorgeschreven die de zwelling verlichten. Het is noodzakelijk om dergelijke medicijnen een bepaalde tijd te gebruiken, omdat ze hormonen en ontstekingsremmende niet-steroïden bevatten.
Het gebruik van flebotrope middelen is een voorwaarde voor medicamenteuze behandeling.
Minimaal invasieve behandeling
Sclerotherapie
Dit is een methode waarbij een speciale oplossing, een sclerosant, in het gebied van de aambeien wordt geïnjecteerd. Bij correcte toediening veroorzaakt de manipulatie geen pijn. Lokale anesthesie wordt niet gebruikt. De duur bedraagt niet meer dan 10 minuten. Ziekenhuisopname is niet vereist. Na de procedure kunt u dezelfde levensstijl blijven leiden. Gedurende twee dagen kan er ongemak in de anus optreden. Deze methode wordt gebruikt voor pathologie in de chronische fase (bloed komt vrij, de plexussen steken niet uit). Deze methode wordt zelden gebruikt, omdat de manipulatie behoorlijk complex is en als het medicijn correct wordt toegediend, necrose van het slijmvlies mogelijk is. In de regel is de periode van rust na manipulatie ongeveer 3-7 jaar.
Infrarood coagulatie
Een methode waarbij ontstoken gebieden worden blootgesteld aan infraroodstraling. Met zijn hulp begint aambeiweefsel geleidelijk af te sterven. Na de manipulaties kunt u uw vorige levensstijl leiden. Pijn kan twee dagen aanhouden. De AI-methode wordt gebruikt in fase 1 en 2 van de pathologie, waarbij de omvang van de gebieden klein is. De periode van rust is 3-7 jaar, zonder ernstige complicaties.
Bevestiging met latex ringen
Deze procedure is de meest voorkomende van alle andere methoden. De voordelen:
- Lage kosten.
- Breed scala aan indicaties.
- Geen risico op complicaties.
Het idee is dat er een latex ring op het gebied wordt aangebracht. Dit gebeurt met behulp van een ligator. Door de druk van de ring begint deze af te sterven en te worden afgewezen. De manipulatie is snel uit te voeren (3-5 minuten), ongecompliceerd en vrijwel pijnloos. Na ligatie kunt u uw vorige levensstijl leiden. Pijn kan twee dagen aanhouden. De ligatiemethode is geïndiceerd in fasen 1-3 van de pathologie. Er zijn vrijwel geen complicaties. Soms is er bloeding als de ring loskomt. Het nadeel van de procedure is dat er in 1 sessie slechts 1 gebied wordt verwijderd; de volgende manipulatie is pas na een paar weken mogelijk.
Ligatie van de slagader
Met de proximale ligatiemethode kunt u alle slagaders lokaliseren die de ontstoken gebieden voeden en deze afbinden. Bij deze methode wordt plaatselijke verdoving gebruikt. De procedure wordt uitgevoerd met behulp van een anoscoop met een ultrasone sensor. Als gevolg van het afbinden van de slagaders verdwijnen de ontstoken gebieden. De duur van de procedure is ongeveer een half uur. Er zijn bijna geen pijnlijke gevoelens. Mogelijke pijn gedurende twee dagen en verhoogde temperatuur. Je kunt dezelfde levensstijl leiden. Deze methode wordt in alle fasen van de pathologie gebruikt.
Pluspunten:
- Geen weefselsterfte.
- Verkorte revalidatieperiode.
- Verwerking in één keer.
- Langere periode van vrede (5-10 jaar).
Nadelen:
- De procedure is langer vergeleken met andere.
- Pijnlijke sensaties.
- Hoge kosten.
Chirurgische interventie
Milligan-Morgan-operatie
Deze chirurgische ingreepmethode omvat het wegsnijden van externe en interne zwellingen, gevolgd door het verband ervan. Gebruikt in alle fasen van de ziekte.Nuances:
- Algemene anesthesie.
- De noodzaak van 3-5 dagen intramurale ziekenhuisopname.
- Verminderde prestaties gedurende 10-15 dagen.
- Lange herstelperiode - ongeveer 1 maand.
- De duur van de manipulatie is ongeveer een half uur.
De voordelen zijn dat dit de enige en radicale therapiemethode is. De periode van rust bedraagt maximaal 12 jaar, herhaalde terugvallen zijn slechts in 15-30% van de gevallen mogelijk. Nadelen: pijnlijke gevoelens gedurende 2-4 dagen. U moet pijnstillers nemen. De herstelperiode is lang, evenals littekenvorming en verminderde tonus van de anale sluitspier.
De methode van professor Longo
Deze methode omvat het afknotten van het rectumslijmvlies. Dit gebeurt met een speciale nietmachine. De gebieden verliezen het vermogen om uit te zwellen en de bloedstroom neemt af. Geïndiceerd voor pathologie in alle fasen. Nuances:
- Algemene anesthesie.
- Ziekenhuisopname in een ziekenhuis gedurende 2-4 dagen.
- De herstelperiode bedraagt 3-5 dagen.
De voordelen van de procedure zijn vergelijkbaar met die van hemorrhoidectomie, lage pijn; het herstel verloopt snel, er zijn geen complicaties. Het nadeel is dat het duur is (vanwege het gebruik van een nietmachine).
Conclusie
De hierboven in het artikel beschreven methoden zijn niet de enige die worden gebruikt om aambeien te behandelen. Er wordt ook gebruik gemaakt van cryotherapie. Maar deze methode is nog niet zo wijdverspreid, omdat incontinentie van afscheiding uit de anus optreedt, wordt de diepte van de impact niet gecontroleerd.
De patiënt heeft het recht om te beslissen of hij al dan niet naar een arts gaat. Natuurlijk is het de moeite waard om aandacht te besteden aan de frequentie van bloedingen en pijn, omdat frequent bloeden bloedarmoede veroorzaakt. Anders zijn aambeien niet al te levensbedreigend. Maar het is de moeite waard om te waarschuwen: hoe eerder u een arts bezoekt, hoe beter. Door dit te doen vermijdt u een radicalere behandeling en verbetert u uw leven.
Vergeet niet dat alleen een proctoloog dit probleem kan helpen oplossen. Als u de volgende symptomen opmerkt:
- Periodieke anale bloeding.
- Jeuk en branderig gevoel in de anus.
- Ongemak en pijn voelen - neem onmiddellijk contact op met een proctoloog! Gebruik onder geen enkele omstandigheid zelfmedicatie!























